Hiện nay, bệnh đái tháo đường ngày càng trẻ hóa, bởi lối sống hiện đại, chế độ ăn uống, thói quen sinh hoạt và lười vận động. Việc tăng cường nhận thức về nguy cơ đái tháo đường là rất cần thiết. Hãy cùng Doctor có sẵn tìm hiểu rõ hơn về đái tháo đường và các cách điều trị đái tháo đường trong bài viết dưới đây.
Tóm tắt nội dung
Đái tháo đường là gì?
Đái tháo đường là một bệnh mãn tính xảy ra khi tuyến tụy không sản xuất đủ insulin hoặc khi cơ thể không thể sử dụng insulin một cách hiệu quả. Insulin là một loại hormone điều hòa lượng đường trong máu.
Khi không có đủ insulin hoặc tế bào ngừng đáp ứng với insulin, lượng đường trong máu sẽ tích tụ quá nhiều. Theo thời gian, điều đó có thể gây ra các vấn đề sức khỏe nghiêm trọng, chẳng hạn như bệnh tim mạch, bệnh thận, bệnh võng mạc,…
Theo báo cáo của Hiệp hội đái tháo đường thế giới IDF Diabetes Atlas, dự báo năm 2040 tại Việt Nam sẽ có khoảng 6,1 triệu người mắc đái tháo đường, gây gia tăng gánh nặng về chi phí điều trị đái tháo đường.
Có 3 loại đái tháo đường chính bao gồm: đái tháo đường tuýp 1, tuýp 2 và đái tháo đường thai kỳ. Đái tháo đường tuýp 1 thường xuất hiện ở người trẻ, độ tuổi thanh thiếu niên với các triệu chứng khởi phát rầm rộ bao gồm: sụt cân nhanh chóng, đái nhiều, uống nhiều. Điều trị đái tháo đường tuýp 1 bắt buộc phải dùng insulin.
Khoảng 90 – 95% số người mắc đái tháo đường thuộc tuýp 2. Các triệu chứng không rõ ràng và thường được chẩn đoán ở người lớn (nhưng ngày càng phổ biến ở trẻ em, thanh thiếu niên và thanh niên). Đái tháo đường tuýp 2 có thể được ngăn ngừa bằng cách thay đổi lối sống lành mạnh. Điều trị đái tháo đường là một quá trình lâu dài và cần được tư vấn, theo dõi bởi các bác sĩ chuyên môn.
Khám và điều trị đái tháo đường tại Phòng khám Gia đình Tokyo
Phòng khám Tokyo Family Clinic được thành lập với dịch vụ y tế dựa trên mô hình chăm sóc sức khỏe tập trung vào bệnh nhân và chất lượng chuẩn Nhật Bản. Thay vì chỉ tập trung vào các vấn đề sức khỏe của một cá nhân, Tokyo Family Clinic xem xét toàn diện và hướng tới sự khỏe mạnh của cả gia đình.

Đội ngũ bác sĩ giỏi chuyên môn và giàu kinh nghiệm, đặc biệt còn được đào tạo bởi các cố vấn chuyên môn đến từ Nhật Bản. Không chỉ tập trung vào điều trị các bệnh lý mà còn lập kế hoạch theo dõi và phòng ngừa để chăm sóc sức khỏe theo nguyên lý y học gia đình. Cơ sở vật chất, trang thiết bị hiện đại cũng góp phần mang đến sự hài lòng cho quý khách hàng khi thăm khám tại đây.
Phòng khám cung cấp dịch vụ khám tổng nội quát đặc trưng bởi khái niệm được gọi là “Chăm sóc sức khỏe toàn diện”, bao gồm:
- Chẩn đoán tổng thể khách quan bao gồm đánh giá tình trạng thể chất, trạng thái tinh thần, môi trường sống và hoàn cảnh gia đình của bệnh nhân.
- Điều trị chính xác và tối ưu, dựa vào quá trình thăm khám.
- Chẩn đoán và điều trị phù hợp cho từng bệnh nhân.

Khám nội tổng quát giúp đánh giá tình trạng sức khỏe thông qua việc kiểm tra chức năng của các cơ quan trong cơ thể, giúp phát hiện và điều trị các bệnh lý cấp và mãn tính, bao gồm cả đái tháo đường. Thêm vào đó, phòng khám cũng cung cấp các gói khám sức khỏe tổng quát, tầm soát đái tháo đường.
Tokyo Family Clinic nhận được nhiều phản hồi tích cực, đánh giá cao và sự hài lòng từ bệnh nhân khi thăm khám tại đây. Chính vì vậy, nếu có nhu cầu chẩn đoán và điều trị đái tháo đường, bạn có thể yên tâm lựa chọn Phòng khám Tokyo Family Clinic với sự cam kết về chất lượng dịch vụ chuẩn Nhật Bản.

Bệnh đái tháo đường có tự khỏi không? Có nguy hiểm không?
Đái tháo đường không thể tự khỏi hoàn toàn, nhưng việc kiểm soát và quản lý tốt có thể giúp làm giảm triệu chứng và ngăn chặn các biến chứng nguy hiểm. Bạn có thể thay đổi lối sống, chế độ ăn uống lành mạnh, tập thể dục đều đặn và thực hiện các phương pháp điều trị đái tháo đường phù hợp.
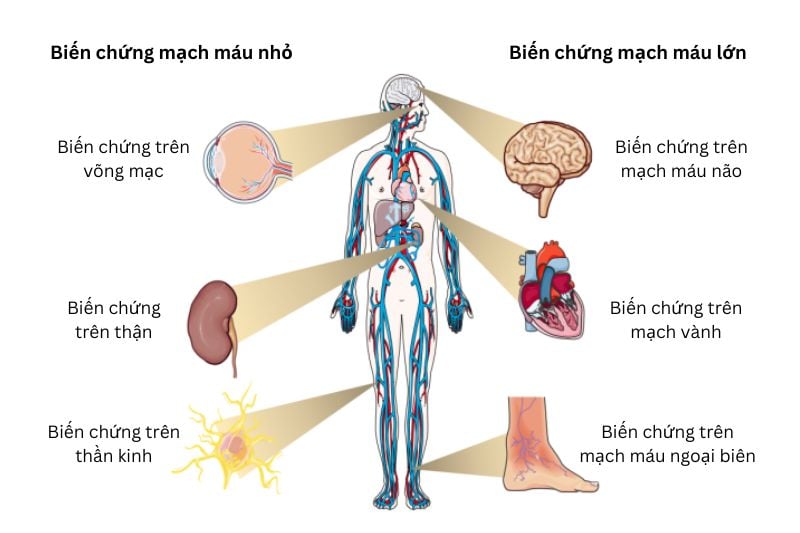
Sự nguy hiểm của đái tháo đường nằm ở việc không kiểm soát được đường huyết. Nếu đường huyết cao kéo dài, có thể gây ra các vấn đề sức khỏe nghiêm trọng như tổn thương mạch máu, thần kinh, thận, mắt và nguy cơ tim mạch cao. Một số biến chứng của đái tháo đường bao gồm:
- Biến chứng cấp: Hôn mê nhiễm ceton acid, hôn mê tăng áp lực thẩm thấu, hôn mê hạ đường huyết.
- Biến chứng mạn: Biến chứng mạch máu lớn (bệnh mạch vành, tai biến mạch máu não, bệnh mạch máu ngoại biên), biến chứng mạch máu nhỏ (bệnh võng mạc, bệnh thận, bệnh thần kinh).
Chẩn đoán và điều trị đái tháo đường
Chẩn đoán đái tháo đường dựa trên triệu chứng lâm sàng và các xét nghiệm cận lâm sàng bao gồm xét nghiệm đường huyết và HbA1c.
Chẩn đoán dựa vào kết quả đo đường huyết
Tiền đái tháo đường:
- Rối loạn dung nạp glucose (IGT): đường huyết trong thử nghiệm dung nạp glucose (OGTT) ≥ 140 mg/dL (7,8 mmol/L) và < 200 mg/dL (11 mmol/L)
- Rối loạn đường huyết đói (IFG): đường huyết đói ≥ 100 mg/dL (5,6 mmol/L) và < 126 mg/dL (7 mmol/L)
- HbA1c : 5,7 – 6,4%
Đái tháo đường:
- Đường huyết bất kỳ ≥ 200 mg/dL (11 mmol/L)
- Đường huyết đói ≥ 126 mg/dL (7 mmol/L)
- Nghiệm pháp dung nạp glucose ≥ 200 mg/dL (11mmol/L).
Mời bạn tham khảo sản phẩm Combo Máy đo đường huyết – Nipro Premier α
Chẩn đoán dựa vào kết quả HbA1c
Các điều kiện xét nghiệm được chuẩn hoá theo các tiêu chuẩn quốc tế, khi kết quả HbA1c ≥ 6,5% thì được chẩn đoán đái tháo đường. Tuy nhiên chỉ số này bị ảnh hưởng bởi nhiều yếu tố như di truyền, tình trạng mất máu cấp, thiếu máu tán huyết hoặc có thể do vitamin C, E,…
Theo Hiệp hội Đái tháo đường Hoa Kỳ (ADA 2023) khuyến cáo nên tầm soát đái tháo đường trên các đối tượng sau:
- Bệnh nhân thừa cân hoặc béo phì (BMI ≥ 25 kg/m2 hoặc BMI ≥ 23 kg/m2 đối với người Mỹ gốc châu Á) có kèm ít nhất 1 yếu tố nguy cơ của đái tháo đường, tiến hành trên mọi độ tuổi.
- Tất cả bệnh nhân không phân biệt cân nặng, tiến hành từ 45 tuổi trở lên.
- Nếu kết quả bình thường, tầm soát lại mỗi 3 năm.
Việc tầm soát nên được thực hiện trong các buổi khám sức khỏe định kỳ hoặc khi có bất kỳ triệu chứng điển hình nào, đặc biệt là đối với các đối tượng có nguy cơ cao. Từ đó xác định phương pháp điều trị đái tháo đường phù hợp với giai đoạn tiến triển của bệnh.
Phác đồ điều trị đái tháo đường
Mục tiêu điều trị đái tháo đường
Mục tiêu điều trị đái tháo đường là ngăn ngừa triệu chứng tăng đường huyết, giữ cân nặng lý tưởng, phòng ngừa và làm chậm biến chứng. Theo phác đồ điều trị đái tháo đường Bộ Y tế (2020), mục tiêu điều trị đái tháo đường ở người trưởng thành không có thai như sau:
Lưu ý, mục tiêu điều trị ở các cá nhân có thể khác nhau:
- HbA1c < 6,5%: nếu có thể đạt được và không có dấu hiệu đáng kể của hạ đường huyết và những tác dụng có hại của thuốc (đối với người bị bệnh đái tháo đường trong thời gian ngắn, bệnh đái tháo đường tuýp 2 được điều trị bằng thay đổi lối sống hoặc chỉ dùng metformin, trẻ tuổi hoặc không có bệnh tim mạch quan trọng).
- HbA1c từ 7,5% – 8%: Bệnh nhân có tiền sử hạ glucose huyết trầm trọng, lớn tuổi, biến chứng mạch máu nhỏ hoặc mạch máu lớn, có nhiều bệnh lý đi kèm hoặc mắc bệnh trong thời gian dài và khó đạt mục tiêu điều trị đái tháo đường.
- Nếu đã đạt mục tiêu glucose huyết lúc đói nhưng HbA1c còn cao, cần xem lại mục tiêu glucose huyết sau ăn, đo vào lúc 1 – 2 giờ sau khi bệnh nhân bắt đầu ăn.
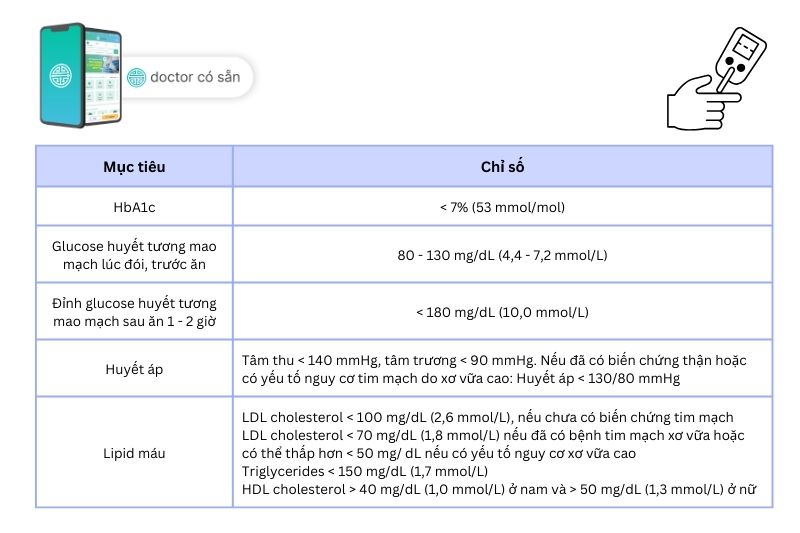
Mục tiêu điều trị đái tháo đường ở người trưởng thành không mang thai theo Hướng dẫn điều trị đái tháo đường Hoa Kỳ (ADA 2023) như sau:
- HbA1C < 7%.
- Đường huyết đói: 80 – 130 mg/dL.
- Đường huyết sau ăn: < 180 mg/dL.
- Nếu sử dụng thiết bị theo dõi đường huyết ngoại trú liên tục: tổng thời gian đường huyết đạt mục tiêu > 70% và tổng thời gian đường huyết thấp dưới mục tiêu < 4%.
- Huyết áp tâm thu < 130 mmHg, huyết áp tâm trương < 80 mmHg (hay huyết áp < 130/80 mmHg).
- Cần tích cực điều chỉnh lối sống và tối ưu hóa việc kiểm soát lipid trên các bệnh nhân có triglycerid cao (> 150 mg/dL (1,7 mmol/L)) và/ hoặc HDL cholesterol thấp (< 40 mg/dL (1,0 mmol/L) ở nam và < 50 mg/dL (1,3 mmol/L) ở nữ).
Phác đồ điều trị đái tháo đường
Một số nhóm thuốc điều trị đái tháo đường
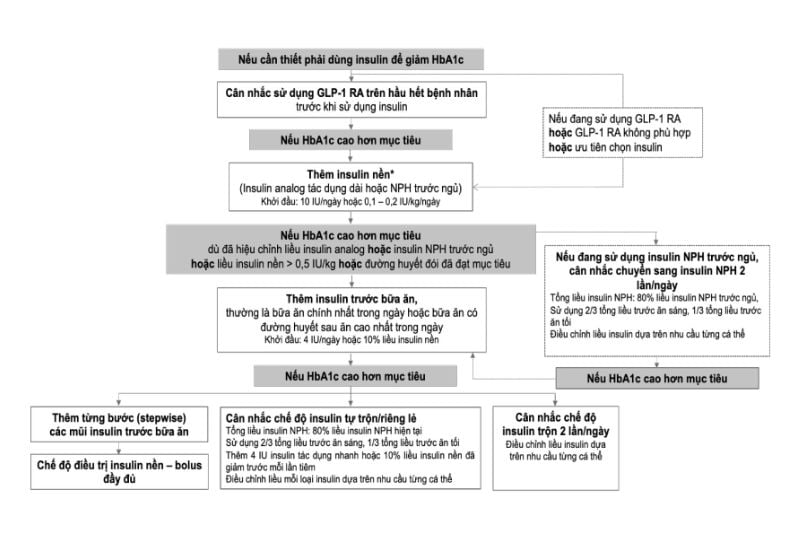
- Insulin:
- Có nhiều loại insulin, bao gồm insulin tác dụng ngắn, insulin tác dụng nhanh, insulin tác dụng kéo dài và các lựa chọn trung gian.
- Insulin bị phân huỷ chủ yếu bởi gan (50%) và thận. Do đó, không thể dùng insulin bằng đường uống nên thường được sử dụng ở dạng tiêm.
- Lựa chọn và hướng dẫn sử dụng các ống tiêm insulin cần được tư vấn bởi chuyên gia y tế.
- Một số tác dụng khi điều trị đái tháo đường bằng insulin như sau: Hạ đường huyết (run, vã mồ hôi, đói cồn cào, nhức đầu, nhìn đôi,…), dị ứng (phản ứng viêm nơi tiêm, choáng phản vệ), loạn dưỡng mỡ, kháng insulin.
- Nhóm thuốc kích thích tiết insulin từ tế bào ß tuyến tụy
- Nhóm Sulfonylurea:
- Cơ chế hoạt động: Kích thích tế bào ß tuyến tụy tiết insulin.
- Một số thuốc thế hệ 1 (tolbutamide, carbutamide, chlorpropamide), thế hệ 2 (gliclazide, glibornuride, glipizide, glyburide), thế hệ 3 (glimepiride).
- Tác dụng phụ khi sử dụng nhóm sulfonylurea điều trị đái tháo đường bao gồm: hạ đường huyết quá mức, tăng cân, nổi hồng ban ở da,…
- Lưu ý chống chỉ định cho bệnh nhân rối loạn chức năng gan, thận rõ rệt.
- Nhóm Glinide:
- Cơ chế hoạt động: Kích thích tế bào ß tuyến tụy tiết insulin nhưng gắn lên các thụ thể khác với thụ thể nhóm Sulfonylurea.
- Một số thuốc bao gồm: Repaglinide, Methiglinide, Nateglinide.
- Lưu ý dùng ngay trước bữa ăn hay 15 – 30 phút trước bữa ăn.
- Nhóm thuốc làm tăng nhạy cảm với insulin tại mô sử dụng
- Nhóm Biguanide:
- Hiện chỉ còn sử dụng Metformin.
- Cơ chế hoạt động: Làm tăng nhạy cảm với insulin ở mô ngoại biên, ức chế quá trình tân tạo đường tại gan, cải thiện chuyển hóa lipid.
- Tác dụng phụ khi sử dụng Metformin điều trị đái tháo đường bao gồm: Nhiễm toan acid lactic, rối loạn tiêu hoá (khó tiêu, tiêu chảy),…
- Lưu ý không dùng cho bệnh nhân suy thận nặng và suy gan nặng, thận trọng trên các đối tượng suy tim sung huyết, nghiện rượu, nhiễm toan chuyển hoá.
- Nhóm Thiazolidinedione (TZD):
- Cơ chế hoạt động: Giảm tạo glucose ở gan, tăng nhạy cảm với insulin, giảm đề kháng insulin, giảm đường huyết, giảm triglyceride, tăng HDL-cholesterol.
- Một số thuốc trong nhóm bao gồm: Pioglitazone, Rosiglitazone, Englitazone.
- Tác dụng phụ thường gặp nhất khi sử dụng nhóm TZD điều trị đái tháo đường là phù nề, có thể đưa đến suy tim sung huyết, nên chống chỉ định cho bệnh nhân suy tim độ III và độ IV theo phân loại của NYHA.
- Nhóm thuốc tác động lên sự hấp thu glucose trên hệ tiêu hóa
- Nhóm ức chế men α-glucosidase:
- Cơ chế hoạt động: Ức chế α-amylase và α-glucosidase trong ống tiêu hoá, làm chậm biến đổi carbohydrate thành glucose, chậm hấp thu glucose.
- Một số thuốc trong nhóm bao gồm: Acarbose, Voglibose, Miglitol.
- Tác dụng phụ khi sử dụng nhóm chế men α-glucosidase điều trị đái tháo đường chủ yếu trên đường tiêu hoá: sình bụng, đầy hơi, tiêu chảy.
- Lưu ý chống chỉ định trong trường hợp các bệnh lý dạ dày ruột gây kém hấp thu, các bệnh lý tăng tạo gas trong ống tiêu hoá, loét ruột.
- Nhóm chủ vận Amylin:
- Cơ chế hoạt động: Là dẫn chất của amylin – một hormon có tác dụng tương tự insulin, kéo dài thời gian làm trống dạ dày, ức chế tiết glucagon.
- Bao gồm: Pramlintide.
- Là thuốc duy nhất được FDA chấp thuận cho sử dụng điều trị đái tháo đường type 1 bên cạnh insulin.
- Có nhiều tác dụng phụ trên đường tiêu hoá (buồn nôn, chán ăn, ói mửa).
- Nhóm thuốc tác động lên Incretin
Incretin là hormone tiết ra từ ống dạ dày ruột, bao gồm GLP-1 (Glucagon-like peptide-1) và GIP (glucose-dependent insulinotropic polypeptide), có vai trò:
- Kích thích tiết insulin phụ thuộc glucose
- Ức chế tiết glucagon
- Giảm tốc độ làm rỗng dạ dày
- Đưa glucose vào trong tế bào mô ngoại vi phụ thuộc insulin
- Xúc tiến cảm giác no
- Tăng khối lượng tế bào ß tụy.
Tuy nhiên T1/2 quá ngắn và bị phân huỷ bởi enzyme dipeptidyl peptidase (DPP-4). Chính vì vậy nhóm dẫn chất của GLP-1 được tổng hợp để điều trị đái tháo đường sẽ có tác dụng dài và/ hoặc có tác dụng ức chế hoạt động của DPP-4, bao gồm:
- Nhóm đồng vận tại thụ thể GLP-1 (GLP-1 RA): Exenatide, Liraglutide, Semaglutide, Dulaglutide, Lixisenatide, Tirzepatide.
- Nhóm ức chế DPP-4: Sitagliptin, Vildagliptin, Saxagliptin, Linagliptin.
- Nhóm thuốc tác động lên sự tái hấp thu glucose ở ống thận
- Nhóm ức chế kênh đồng vận chuyển natri-glucose 2 (SGLT-2i):
- Cơ chế hoạt động: Ức chế tái hấp thu glucose tại thận, tăng đào thải glucose.
- Một số thuốc trong nhóm: Canagliflozin, Dapagliflozin, Empagliflozin.
- Tác dụng phụ thường gặp khi sử dụng nhóm thuốc này để điều trị đái tháo đường bao gồm: nhiễm trùng tiểu, nhiễm candida âm đạo.
- Lưu ý chống chỉ định trên bệnh nhân suy thận nặng, bệnh nhân lọc thận.
Việc lựa chọn sử dụng thuốc điều trị đái tháo đường nên được tư vấn bởi chuyên gia y tế và hông nên tự ý sử dụng thuốc.
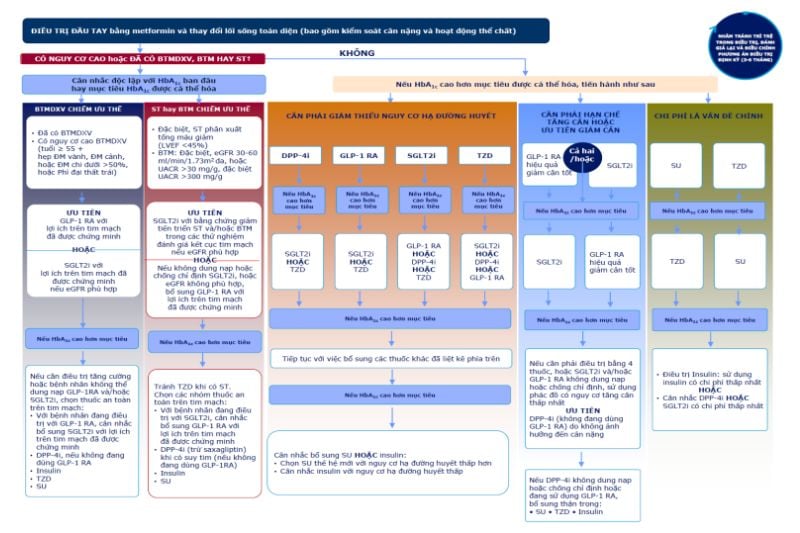
Phác đồ điều trị đái tháo đường Bộ Y tế
Theo Hướng dẫn của Bộ Y tế (2020), các yếu tố cần xem xét khi lựa chọn thuốc điều trị đái tháo đường như sau:
- Hiệu quả giảm glucose huyết.
- Nguy cơ hạ glucose máu: sulfonylurea, insulin.
- Tăng cân: Pioglitazon, insulin, sulfonylurea.
- Giảm cân: GLP-1 RA, ức chế SGLT2, ức chế DPP-4 (giảm cân ít).
- Không ảnh hưởng nhiều lên cân nặng: ức chế enzym DPP-4, metformin.
- Ảnh hưởng lên bệnh lý tim mạch do xơ vữa:
- Hiệu quả có lợi (bằng chứng rõ ràng: GLP-1 RA và ức chế SGLT-2i trừ lixisenatide trung tính).
- Có thể có lợi pioglitazone và metformin.
- Ảnh hưởng lên suy tim, đặc biệt suy tim phân suất tống máu giảm LVEF < 45%:
- SGLT-2i giảm tiến triển suy tim, nguy cơ nhập viện do suy tim.
- Chống chỉ định dùng nhóm TZD do tăng suy tim sung huyết.
- Ảnh hưởng lên thận:
- Tác động tốt, giúp phục hồi chức năng thận, giảm tiến triển bệnh thận mạn: AECi, SGLT-2i. Nếu không dung nạp hoặc chống chỉ định với SGLT-2i hoặc mức lọc cầu thận không phù hợp, bổ sung GLP-1 RA.
- Tác động không có lợi hoặc thận trọng, giảm liều khi suy thận: SU, Metformin.
- Các đối tượng đặc biệt:
- Người cao tuổi ( > 65 tuổi): Không cần chỉnh liều GLP-1 RA, SGLT-2i.
- Suy thận: Không cần chỉnh liều GLP-1 RA, Linagliptin đối với suy thận nhẹ, trung bình hay nặng. SGLT-2i được ưu tiên trên BN có eGFR 30-60 mL/phút/1,73m2 da hoặc albumin niệu > 30mg/g creatinin để giảm tiến triển bệnh thận mạn.
- Suy gan: Không cần chỉnh liều GLP-1 RA, SGLT-2i đối với suy gan nhẹ hoặc trung bình. Ở BN suy gan nặng, dapagliflozin có thể khởi trị với liều 5 mg, nếu dung nạp có thể tăng lên 10 mg. Empagliflozin không khuyến cáo trên BN suy gan nặng.
- Giá thuốc, tính sẵn có, sự dung nạp và khả năng chi trả của BN.
- Phác đồ điều trị đái tháo đường sử dụng dễ nhớ, dễ thực hiện và khả năng tuân thủ điều trị của người bệnh.
Bên cạnh việc sử dụng thuốc, thay đổi lối sống từ việc ăn uống cân đối, vận động đều đặn đóng góp không nhỏ vào việc kiểm soát đường huyết. Điều trị đái tháo đường là quá trình lâu dài, không chỉ đòi hỏi sự chăm sóc y tế mà còn yêu cầu sự nhận thức và thay đổi đến từ phía bệnh nhân để duy trì một cuộc sống khỏe mạnh.
Để hỗ trợ kiểm soát đường huyết hiệu quả, người bệnh có thể tham khảo sản phẩm DIAVIT. Với công thức tiên tiến chứa 7 vitamin và 3 khoáng chất thiết yếu, DIAVIT hỗ trợ ổn định đường huyết hiệu quả, giảm thiểu nguy cơ biến chứng như bệnh tim mạch, thần kinh ngoại biên và suy thận. Sản phẩm giúp người bệnh năng động hơn, cải thiện chất lượng cuộc sống và tận hưởng cuộc sống trọn vẹn.
Ngoài ra, với những đối tượng thai kỳ, biến chứng nặng, đường huyết cao cần theo dõi đường huyết liên tục, … được thiết kế nhỏ gọn, cảm biến dễ gắn, mời bạn tham khảo sản phẩm Combo máy đo đường huyết không lấy máu – Reader và Sensor
Câu hỏi thường gặp
Điều trị đái tháo đường ở đâu?
Bạn nên lựa chọn những cơ sở y tế uy tín để điều trị đái tháo đường như bệnh viện hoặc phòng khám y khoa đạt chuẩn. Không nên tự ý sử dụng thuốc mà không có sự tư vấn và theo dõi của chuyên gia y tế.
Có thể tự điều trị đái tháo đường được không?
Điều trị đái tháo đường thường đòi hỏi sự can thiệp chuyên nghiệp và theo dõi của các chuyên gia y tế. Bạn có thể đến thăm khám và tư vấn, từ đó từng bước tự chăm sóc sức khỏe của mình tuân theo chỉ dẫn của bác sĩ.
Như vậy có thể thấy, việc tăng cường nhận thức về nguy cơ và biện pháp phòng ngừa đái tháo đường trong cộng đồng cũng là một phần không thể thiếu. Qua việc cung cấp thông tin, giáo dục về lối sống lành mạnh và cách quản lý bệnh, chúng ta có thể hỗ trợ người khác và cả bản thân mình trong việc kiểm soát, điều trị đái tháo đường.
- https://www.who.int/news-room/fact-sheets/detail/diabetes
- https://daithaoduong.kcb.vn/tinh-hinh-dai-thao-duong
- https://www.cdc.gov/diabetes/basics/diabetes.html
- https://www.mayoclinic.org/diseases-conditions/diabetes/symptoms-causes/syc-20371444
- Quyết định 5481/QĐ-BYT Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2 (luatvietnam.vn)
- PGS. TS. Đặng Nguyễn Đoan Trang (2023). Sử dụng thuốc trong điều trị đái tháo đường, ĐH Y Dược TP HCM.
Mời bạn tham khảo thêm các gói xét nghiệm tiểu đường đang có tại Docosan.com
Với đội ngũ bác sĩ chuyên khoa hàng đầu, trang thiết bị hiện đại, phục vụ đa dạng các dịch vụ khám và điều trị mắt, mời bạn tham khảo Bệnh Viện Mắt Sài Gòn